Eine ganze Reihe an Krankheiten und Syndromen können schlafbezogene Atmungsstörungen auslösen und sogar eine Schlafapnoe, also sehr lange Atempausen nach sich ziehen. Wir wollen uns hier auf die gängigsten Schlafkrankheiten, die Atemwege betreffend, konzentrieren. Dafür klären wir, was es mit OSAS, UARS, dem zentralen Schlafapnoe-Syndrome und dem Pickwick-Syndrome auf sich hat. Weiter wollen wir euch erklären, wie diese Krankheiten entstehen, wirken und gegebenenfalls geheilt werden können.
Schlafstörungen
Schlafapnoe: Schnarchen, Luftnot und Hirnschäden?
Das Schlafapnoe-Syndrom
Das Schlafapnoe-Syndrome, auch SAS oder einfach Schlafapnoe genannt, ist der Überbegriff für verschiedene schlafbezogene nächtliche Atmungsstörungen, die sich durch unterschiedliche Symptome äußern und gesundheitliche Risiken bergen. Allen gemein ist, dass es nachts zu Atemaussetzern kommt. Die Gründe dafür sind jedoch sehr unterschiedlich. Wir erläutern hier erst die verschiedenen Formen der Schlafapnoe und erklären dann, was diese ausmacht.
Das Schlafapnoe-Syndrom wird in drei großen Unterkategorien klassifiziert:
- Das Obstruktive-Schlafapnoe-Syndrom (OSAS), hierunter fallen circa 90 Prozent aller Schlafapnoe-Syndrome
- Das Upper-Airway-Resistance-Syndrom (UARS) stellt eine leichtere Form des OSAS dar, kann aber in ein OSAS übergehen.
- Das Zentrale-Schlafapnoe-Syndrom, welches circa zehn Prozent aller Fälle ausmacht
- Eine Sonderform: Das Obesitas-Hypoventilations-Syndrom (Pickwick-Syndrom), auch Adipositas-Hypoventilationssyndrom genannt.
Die Symptome und insbesondere die Gründe für diese, unterscheiden sich bei den einzelnen Syndromen. Bei allen kommt es zu Problemen mit der nächtlichen Atmung, einer dadurch verminderten Sauerstoffaufnahme und daraus resultierenden gesundheitlichen Risiken.
Apnoe
Atempausen von mehr als zehn Sekunden
Hypopnoe
Eine Abnahme des Atemflusses von mehr als 50 Prozent über mehr als zehn Sekunden und einen damit einhergehenden Sauerstoffsättigungsabfall im Blut von mehr als drei Prozent. ->Die Sauerstoffsättigung bezeichnet den Anteil von im Blut gelöstem Sauerstoff und liegt normalerweise bei 98 Prozent. Gemessen wird diese durch ein Pulsoxymeter, welches man am Finger befestigt und welches dort durch Infrarotstrahlung misst, wie viel Sauerstoff an das Hämoglobin des Blutes gebunden ist.
Arousal
Eine neuronale Erregung die im Elektroenzephalogramm (Messung der Hirnaktivität durch Elektroden am Kopf) durch abrupt auftretende Alpha-Aktivität, also Alphawellen (Alphawellen signalisieren Wachheit) für zwei bis 15 Sekunden gekennzeichnet ist. Arousal ist eine akute Weckreaktion des Körpers, zum Beispiel ausgelöst durch einen Mangel an Sauerstoff bei zu geringer Atemaktivität.
Das Obstruktive-Schlafapnoe-Syndrom (OSAS)
Dieses Syndrom tritt vermehrt nach dem 40. Lebensjahr und zweimal so häufig bei Männern als bei Frauen auf. Selten tritt das Syndrom auch bei Kindern auf. Grund dafür sind dann oft eine Hyperplasie, also eine starke Vergrößerung der Rachen oder Gaumenmandeln, die so zu einer Verengung des Schlundes führen.
Bei Erwachsenen entsteht das OSAS zumeist durch eine Einengung im Bereich der oberen Atemwege und einen Kollaps der Schlundmuskulatur.
Dazu kann es durch folgende Faktoren kommen:
- Starkes Übergewicht (80 Prozent der Patienten sind übergewichtig)
- Vergrößerte Rachen- oder Gaumenmandeln
- Eine verbogene Nasenscheidewand
- Vergrößerte Nasenmuscheln
- Ein vergrößertes Zäpfchen
Symptomatisch kommt es in der Nacht zu einem lauten und unregelmäßigen Schnarchen mit länger andauernden Atemaussetzern. Diese werden meist vom Partner beobachtet und vom Patienten selbst gar nicht wahrgenommen. Durch die längeren Atemaussetzer kommt es zu einem Sauerstoffabfall im Blut, gegen welchen der Körper dann mit Erregung (Arousal) reagiert.
Die Folgen sind:
- Eine starke Tagesschläfrigkeit einhergehend mit verminderter Leistungsfähigkeit
- Sekundenschlaf
- Depressionen
- Potenz-/Libidostörungen
Das Upper-Airway-Resistance-Syndrome (UARS)
Beim Upper Airway Resistance-Syndrome kommt es zu ähnlichen, jedoch leichter ausgeprägten Symptomen wie beim OSAS. Der Tonus der Schlundmuskulatur ist noch ausreichend hoch genug, um einen kompletten Kollaps zu verhindern. Dadurch werden längere Atemaussetzer (Apnoen) verhindert und die Sauerstoffentsättigung des Blutes ist weniger stark. Das UARS kann als ein Vorbote des sich anbahnenden OSAS gesehen werden und bedarf einer sachgerechten Therapie um ein Fortschreiten zu verhindern.
Das Zentrale-Schlafapnoe-Syndrom
Beim Zentralen Schlafapnoe-Syndrom lässt sich keine Obstruktion, also keine Verlegung der oberen Atemwege finden. Die Atemaussetzer kommen hier auf Grund einer fehlenden zentralen Stimulation des Atemzentrums zustande. Dadurch wird die Atemmuskulatur zeitweise nicht stimuliert und so bleiben Brust-, wie auch Bauchatmung aus.
Grund dafür ist, dass das Gehirn quasi vergisst, zu atmen. Warum das Gehirn dies tut, ist noch nicht geklärt. Vermutet wird, dass bestimmte Vorerkrankungen, die die Blut- oder Sauerstoffversorgung des Gehirns beeinträchtigen, Risikofaktoren für die Entstehung eines zentralen Schlafapnoe-Syndroms bilden. Dazu gehören die Herzinsuffizienz, bei der das Herz nicht mehr genügend Pumpleistung erbringt um den Körperkreislauf effizient aufrecht zu erhalten, sowie Erkrankungen, welche die zerebrale Blutversorgung beeinträchtigen.
Typischerweise kommt es bei Patienten mit zentraler Schlafapnoe nachts zu einer sogenannten „Cheyne Stokes Atmung“. Dabei schwankt die Atemfrequenz und Atemtiefe periodisch, sodass die Atmung auf dem Papier einer Spindel gleicht.
Anders als beim OSAS schnarchen diese Patienten nachts nicht und leiden nur selten unter Tagesschläfrigkeit. Überwiegend machen diesen Patienten die Symptome der Grunderkrankung zu schaffen.
Das Pickwick-Syndrom, oder auch Adipositas-Hypoventilationssyndrom
Der Name Pickwick-Syndrom ist eine Anlehnung an einen dicken, immer schlafenden Kutscher „Little Fat Joe“ aus dem Roman „Die Pickwickler“ von Charles Dickens und hat ansonsten keine weitere medizinische Bedeutung.
Ausgelöst wird dieses Syndrom durch eine pathologische Fettleibigkeit. Von dieser spricht man, wenn der Body-Mass-Index größer als 30 ist
Der Body-Mass-Index ist der Quotient aus Körpergewicht in Kilogramm und Körpergröße in Metern zum Quadrat: kg/m2. Normalgewicht sind Werte zwischen 18,5 und 24,9 (nur für Erwachsene)
Der Body-Mass-Index ist der Quotient aus Körpergewicht in Kilogramm und Körpergröße in Metern zum Quadrat: kg/m2. Normalgewicht sind Werte zwischen 18,5 und 24,9 (nur für Erwachsene)
Die ausgeprägte Fettleibigkeit, insbesondere das Bauch- und Brustfett, sorgen für einen Zwerchfellhochstand und eine äußerliche Kompression der Lunge. Das Atmen fällt diesen Patienten vermehrt schwer, sie hypoventilieren, was zu einer verminderten Sauerstoffaufnahme und einer ebenfalls verminderten Kohlenstoffdioxidabgabe führt. Des nachts kommt es zu Atemaussetzern, tagsüber leiden die Patienten an Tagesmüdigkeit.
Diagnose von Schlafapnoen
Da sich die verschiedenen Formen der schlafbezogenen Atmungsstörungen überschneiden, gibt es standardisierte Messungen, welche eine Unterscheidung und Diagnosestellung der unterschiedlichen Schlafapnoen ermöglichen.
An erster Stelle steht die Anamnese, also die Befragung des Patienten und seiner Familie. Hierbei ist es interessant zu wissen, ob zum Beispiel der Partner nächtliches Schnarchen oder nächtliche Atemaussetzer beim Patienten beobachtet hat. Diese können ein erstes gutes Indiz auf dem Weg zur Diagnosestellung sein. Neben der Anamnese sollten alle Patienten, bei denen eine Schlafkrankheit vermutet wird, eine 24-Stunden-Blutdruckmessung erhalten. Fällt der Blutdruck in der Nacht nicht ab, wie es physiologischerweise sein sollte, kann dies ein weiterer Hinweis auf eine Schlafapnoe sein. Die ständige Erregung des Körpers durch den Mangel an Sauerstoff führt zu einem gesteigerten Blutdruck und verhindert die tiefen Ruhephasen während eines normalen Schlafs.
Polygraphie
Der Vorteil dieser Untersuchung ist, dass der Patient den Polygraphen über Nacht mit nach Hause nehmen kann und nicht stationär im Krankenhaus bleiben muss. Das Messgerät ist ein kleiner Kasten, der um die Brust getragen wird. Daneben müssen noch Gurte um Bauch und Brust angelegt werden, sowie einige Kabel auf Brust, Arm, Finger und Nase geklebt werden. Während des Schlafes werden dann Atemfluss, Atempausen, Sauerstoffsättigung im Blut, Herzfrequenz, Schnarchgeräusche und Atembewegungen von Brust und Bauch gemessen.
Polysomnographie
Diese Untersuchung kann nur stationär in einem Schlaflabor durchgeführt werden und dauert meist circa zwei Tage. Es werden die gleichen Parameter wie bei der Polygraphie erfasst. Zusätzlich werden den Patienten noch Elektroden auf Kopf, neben die Augen und um den Mund herum angebracht. Ein Elektroenzephalogramm kann so über kortikale Potentialschwankungen eine Einteilung in Schlafphasen und Stadien ermöglichen. Die Elektrookulographie erfasst über Augenbewegungen, ob der Patient sich in der REM-Phase befindet, in der sich die Augen schnell vertikal hin und her bewegen.
Über die Elektromyographie, also die Sensoren über Muskeln am Kinn, wird erfasst, ob der Patient sich in der Nacht viel bewegt.
Klassischerweise kommt es bei Schlafapnoe-Patienten zu folgenden Befunden:
- Apnoen und Hypopnoen: Längere Atempausen die über zehn Sekunden lang anhalten können
- Sauerstoffentsättigungen: Ein Abfall der Sauerstoffkonzentration im Blut
- Arousal: Weckreaktionen des Körpers
- Fragmentierung des Schlafs: Die Traum- (REM) und Tiefschlafphasen nehmen ab.
Therapie der Schlafapnoe
Begünstigt werden alle Formen der Schlafapnoe durch Adipositas (Fettleibigkeit), die abendliche Einnahme von Alkohol und Zigarettenrauch und die abendliche Einnahme von Sedativa (Beruhigungsmittel) und Betablockern.
Sollten Patienten also übergewichtig sein, ist eine Gewichtsabnahme als erste Maßnahme immer anzustreben. Bringen Sport und eine Umstellung der Diät keine Gewichtsreduktion, kann auf bariatrische Chirurgie, also ein Magenband oder Ähnliches zurückgegriffen werden. Alkohol senkt den Muskeltonus und führt zu verminderten Reflexen, weshalb dieser bei Verdacht auf schlafbezogene Atmungsstörungen definitiv vermieden werden sollte. Ebenso führt das Rauchen von Zigaretten zu einer schlechteren Sauerstoffaufnahme des Blutes und sollte vermieden werden. Die Einnahme von Sedativa (Schlafmittel) kann eine verminderte Atemarbeit zu Folge haben, welche bei ohnehin schon verminderter Sauerstoffaufnahme sehr gefährlich werden kann. Somit ist die Einnahme von solchen Mitteln kontraindiziert.
Nebst diesen Möglichkeiten steht immer die Behandlung der Grunderkrankung im Vordergrund. Bei einer bestehenden Herzinsuffizienz sollte diese medikamentös optimal eingestellt werden. Dies kann so auch zur Verbesserung einer zentralen Schlafapnoe-Symptomatik führen. Sollte ein OSAS durch vergrößerte Mandeln, oder eine Nasenscheidewandverkrümmung ausgelöst sein, kann hier eine Operation Abhilfe schaffen.
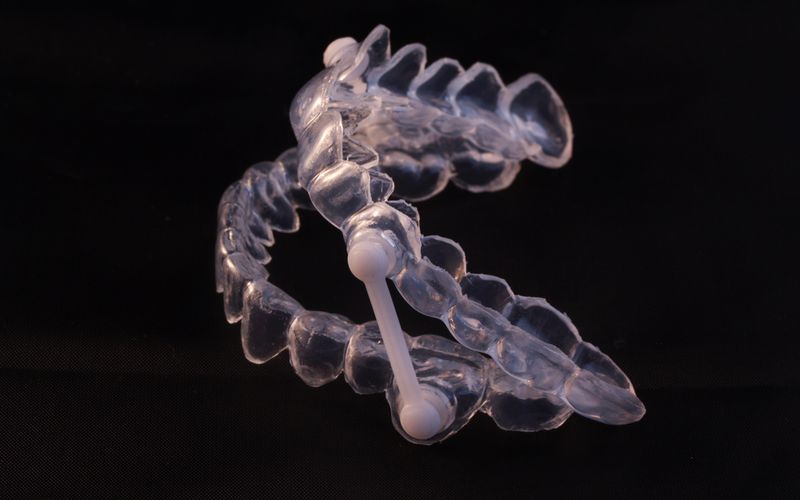
Bei Patienten deren Zungengrund nachts zurückfällt und die Atemwege verlegt, kann manchmal eine Bissschiene helfen, welche durch Spannung den Unterkiefer nach vorne schiebt und so die Atemwege frei hält:
Die Einhaltung der richtigen Schlafhygiene kann die Schlafapnoe auch positiv beeinflussen. Regelmäßiger und ausreichender Schlaf in einem gut belüfteten Raum ist von Vorteil. Geschlafen werden sollte immer auf der Seite, nicht auf dem Rücken, da die Gefahr der Schlundverlegung und die nötige Anstrengung für die Atemarbeit auf dem Rücken wesentlich höher ist.
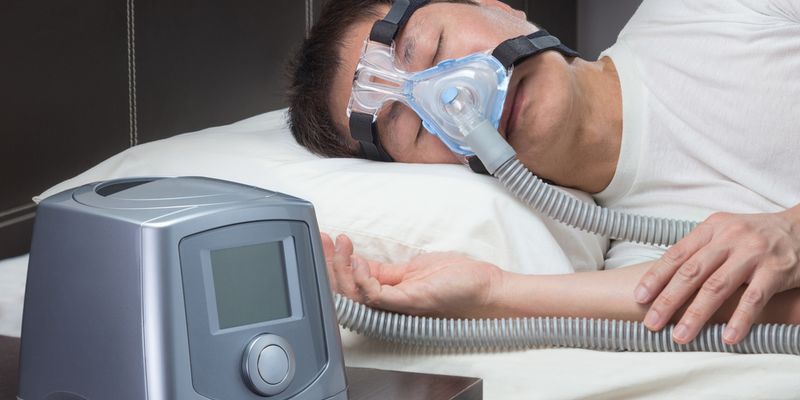
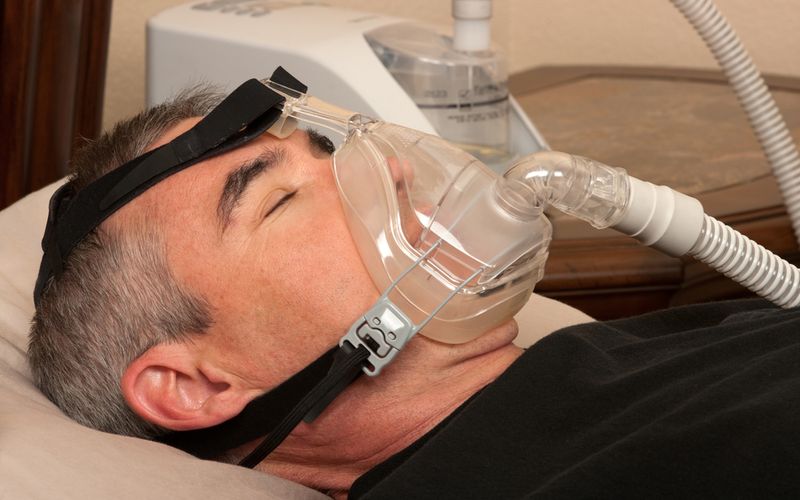
Viele Patienten erhalten im Verlauf der Krankheit ein Beatmungsgerät für die Nacht. Es gibt zwei verschiedene Modi der Beatmung:
CPAP: Continous positive Airway Pressure
Hierbei werden die Atemwege durch einen leichten Überdruck während des Ein- und Ausatmens offengehalten. Eine sogenannte pneumatische Schienung. Die Schlundmuskulatur kann nicht kollabieren, da sie durch den erhöhten Luftdruck in den Atemwegen offengehalten wird.
Die CPAP-Beatmung erfordert ein kleines Gerät, welches auf dem Betttisch steht, Druck generiert und die Luft im Schlauch befeuchtet. Patienten können dann zwischen verschiedenen Masken wählen:
- Nasenmaske: nCPAP
- Mund-Nasen-Maske
- Vollgesichtsmaske
In der Anfangsphase werden diese Masken oft schlecht toleriert. Ein wenig Ausprobieren, welcher Maskentyp der Richtige ist und eine Phase der Gewöhnung sind meist nicht zu umgehen.
BIPAP: Biphasic Postive Airway Pressure
Dieser Modus der Beatmung arbeitet mit zwei verschiedenen Druckniveaus. Einem höheren Druck bei der Einatmung und einem etwas niedrigeren Druck bei der Ausatmung. So kann eine Hypoventilation besser reguliert werden, da die Luft mit mehr Druck in die Lungen fließen kann, ein etwas leichterer Druck bei der Ausatmung aber die Atemwege schont.
Komplikationen
Um die aus Schlafapnoe entstehenden Risiken und Komplikationen zu verstehen, ist es wichtig, als erstes den Mechanismus zu verstehen, der all den Folgekomplikationen vorausgeht.
Durch die längeren Atempausen nachts (Hypopnoe/Apopnoe) sinkt die Sauerstoffkonzentration (pO2) im Blut, während die Kohlenstoffdioxidkonzentration (pCO2) ansteigt. Das liegt daran, dass weniger „frische“ Luft mit neuem Sauerstoff eingeatmet wird und weniger „alte“ Luft mit dem vom Körper produzierten Kohlenstoffdioxid abgeatmet wird. Der Körper erstickt quasi. Hierauf reagiert dieser mit einem gesteigerten Atemantrieb. Stresshormone werden ausgeschüttet, der Blutdruck steigt, der Körper erwacht (Arousal) und holt tief Luft.
Die so immer wieder kurzzeitig auftretende Unterversorgung des Gewebes, insbesondere des Gehirns mit Sauerstoff, belastet so das Herz und die Nervenzellen im Gehirn. Die andauernden Weckreaktionen verhindern einen erholsamen Schlaf, da die verschiedenen Schlafphasen und Stadien nicht mehr richtig durchlaufen werden.
Daraus resultieren:
- Arterielle Hypertonie (Bluthochdruck)
- Ein erhöhtes Risiko für Herzinfarkte, Schlaganfälle und plötzlichen Herztod
- Durch Sauerstoffmangel ausgelöste Herzrhythmusstörungen
- Eine Unterversorgung des gesamten Körpers mit Sauerstoff
- Ein erhöhtes Unfallrisiko durch Sekundenschlaf am Tage
- Ein erhöhtes Risiko für eine Demenz
Weiterhin kann es zu einer pulmonalen Hypertonie, also einem Anstieg des Blutdrucks im Lungenkreislauf kommen, was zu einer vermehrten Belastung des Herzens führt und dieses schädigt (Cor pulmonale).
Der "Euler-Liljestrand-Mechanismus"
Hinter dieser letzten Komplikation steckt der sogenannte „Euler-Liljestrand-Mechanismus“. Werden Teile der Lunge nicht belüftet, zum Beispiel durch eine verminderte Atmung, ziehen sich die Gefäße in diesen Teilen der Lunge zusammen. Der Körper möchte so verhindern, dass Teile der Lunge durchblutet werden, in denen keine frische Luft mit Sauerstoff ist und das Blut lieber in andere Teile leiten, welche gut belüftet werden. Dieser eigentlich sehr smarte Reflex des menschlichen Körpers wird Apnoe Patienten zum Verhängnis. Zieht der Körper nämlich auf Dauer Gefäße in Teilen der Lunge zusammen, steigt so der Gesamtdruck im Lungenkreislauf und es entsteht eine pulmonale Hypertonie
Prognose für Schlafapnoe-Patienten
Unbehandelt haben alle Schlafapnoe-Patienten eine niedrigere Lebenserwartung als die Normalbevölkerung. Dies ist zum großen Teil auf den aus der Erkrankung resultierenden hohen Blutdruck und den darauffolgenden kardiovaskulären Erkrankungen zurückzuführen.
Eine gute und konsequente Behandlung der Grunderkrankung, insbesondere auch bei der zentralen Schlafapnoe, kann die Prognose deutlich verbessern.
OSAS Patienten können ihre Lebenserwartung durch eine CPAP-Beatmung wieder auf das der Normalbevölkerung bringen. Die Beatmungsmaschine muss aber jede Nacht angewendet werden und immer wieder neu angepasst und eingestellt werden, da sich die Atmung eines jeden über die Zeit verändert.
Eine gute und konsequente Behandlung der Grunderkrankung, insbesondere auch bei der zentralen Schlafapnoe, kann die Prognose deutlich verbessern.
Häufige Fragen zum Artikel
Die Schlafapnoe bezeichnet eine nächtliche Atmungsstörung, bei der Betroffene unter immer wieder auftretenden Atempausen leiden. Diese kann durch verschiedene Ursachen ausgelöst werden. Am häufigsten ist jedoch Übergewicht der auslösende Faktor.
Hypopnoe ist eine Reduktion des Atemflusses um 50 Prozent für über zehn Sekunden, kombiniert mit einem Abfall der Sauerstoffsättigung im Blut um mehr als drei Prozent, oder einer mit dem reduzierten Atemfluss einhergehenden Weckreaktion (Arousal) des Körpers.
Apopnoe sind Atempausen von mehr als zehn Sekunden Dauer.
OSAS steht für Obstruktives Schlafapnoe-Syndrom. Die Obstruktion (Verlegung) der Atemwege entsteht meist durch einen Kollaps der Schlundmuskulatur, kann aber auch durch vergrößerte Mandeln oder eine Nasenscheidewandverkrümmung bedingt sein. Es kommt in der Nacht zu Atemaussetzern und daraus resultierendem Bluthochdruck und Tagesmüdigkeit.
Menschen die sich morgens vermehrt schlapp fühlen und unter Tagesmüdigkeit leiden, können ihre Partner befragen. Beobachten diese in der Nacht lautes schnarchen und Atemaussetzer, kann es sinnvoll sein, sich einmal im Schlaflabor untersuchen zu lassen.
CPAP steht für Continous Positive Airway Pressure und bedeutet, dass mit einem kontinuierlichen Überdruck beatmet wird und so die Atemwege offengehalten werden. Das CPAP-Gerät kann auf dem Betttisch stehen, enthält einen Luftbefeuchter und kann mit verschiedenen Masken verwendet werden. Es gibt Nasenmasken, Mund-Nase-Masken und Vollgesicht-Masken.
BIPAP steht für Biphasic Positive Airway Pressure und bedeutet, dass die kontinuierliche Beatmung mit Überdruck in zwei Phasen geschieht. Beim Einatmen gibt das Gerät die Luft mit etwas mehr Druck ab, um möglichst viel Luft in die Lungen zu bekommen. Beim Ausatmen senkt das Gerät den Druck ein wenig um die Lungen zu schonen, jedoch weiterhin die Atemwege offen zu halten und vor dem kollabieren zu bewahren.
In einem Schlaflabor werden verschiedene Parameter untersucht. Ein EEG misst die Hirnströme und kann feststellen, in welcher Schlafphase man sich befindet. Daneben wird die nächtliche Bewegung und Atmung gemessen, ein EKG geschrieben und die Sauerstoffkonzentration im But überwacht. Die daraus gewonnenen Daten lassen dann Rückschlüsse auf die Art der Schlafkrankheit/Schlafapnoe zu.
Quellenverzeichnis
- Patientenratgeber der deutschen Gesellschaft für Schlafforschung und Schlafmedizin AG Apnoe — Deutsche Gesellschaft für Schlafforschung und Schlafmedizin
- Amboss Medizinerwissen — Amboss GmbH